皆様、ぎふチャンのラジオ番組で『きょうもラジオは!? 2時6時 』ってご存じでしょうか?
2021年4月22日午後2時30分、『本地洋一のハート相談所』第21回目の放送です。

今回の放送のテーマは『睡眠時無呼吸症候群』です。
本地洋一さん:まずは『睡眠時無呼吸症候群』はどんな病気なのでしょうか?また、心臓病と何か関係があるのでしょうか?
松尾仁司院長: 病気の話の前にまず視聴者の皆様は適切な睡眠時間が何時間かご存じでしょうか?
これまでは、理想的な睡眠時間は8時間と言われていましたが、これは1日24時間の3分の1つまり、人は人生の3分の1を睡眠に充てているということになります。
しかしながら、この8時間という長さに学問的根拠はなく、『睡眠時間は人それぞれ、日中の眠気で困らなければ十分』と、いうのが専門家の見解です。
つまり、きちんと脳と身体を休めることが出来る質の高い睡眠をとることが重要ということです。
この睡眠の質の妨げになるのが『睡眠時無呼吸症候群』です。『睡眠時無呼吸症候群』とは文字通り寝ている間に何回も呼吸が止まる病気です。
『睡眠時無呼吸症候群』は大きく分けて2種類あります。一つは睡眠中に口、鼻、肺の間の空気の通り道である上気道が閉塞して空気の流れが停止するもので『閉塞性睡眠時無呼吸症候群』と呼ばれています。もう一つは呼吸中枢の機能異常により睡眠中に呼吸筋への刺激が消失して呼吸運動そのものが停止する『中枢性睡眠時無呼吸症候群』です。
今回は頻度が高く一般の方でも起こりやすい『閉塞性睡眠時無呼吸症候群』についてお話しします。
私たちは普通寝る時は仰向けの時間が長いと思います。
肥満などで舌の周りに余分の組織が付着しているか、もともと気道自体が狭い人などでは、あおむけに寝ると舌根の沈下により気道が狭くなり、いびきの原因となります。極端な場合は気道を完全に塞いでしまうこともあります。これにより、一時的に呼吸が止まったりその後呼吸を再開するということを繰り返します。
睡眠中に1時間に5回以上、それぞれ10秒以上呼吸が止まる場合は、『睡眠時無呼吸症候群』の可能性があります。
この病気の患者さんは、自覚症状はあまりありませんが、夜間ぐっすり寝ることができないので睡眠の質が悪く、脳や身体がきちんと休めていないため、日中 非常に眠くなり、うとうとしがちになります。

少し前まではいびきが大きいというのは、夜うるさいな、迷惑な方だなという捉え方しかされていなかったのですが、『睡眠時無呼吸症候群』というのは極めて様々な病気と関連しているということが分かってきました。そのため、この病気が注目されきちんとした治療が必要であることが明らかになってきています。
どのような病気と関連しているかと言いますと、ハートセンターが扱っている心臓病と強い関連があります。例えば心筋梗塞の発生率は、『睡眠時無呼吸症候群』があると2倍から4倍に増えるだろうと言われています。脳卒中も同じぐらいの確率で高く発症することが知られています。また、睡眠時無呼吸があることによって、高血圧、糖尿病の薬に対する反応性が悪いということも分かってきています。高血圧の患者様で血圧コントコールが難しい方の中には『睡眠時無呼吸症候群』を併発している方が多いことも報告されています。
吉田早苗さん:誰とは言いませんけれども、日中やたら眠たい人が私の近くにいます。
その方ご自身ではよく寝ていると言われているのですが、5分でも時間があるとすぐ寝てしまいます。日中やたら眠いというのはどうなんでしょうか?

松尾仁司院長:それは夜間睡眠がきちんととれていないから日中眠たくなるのだと思います。以前、新幹線の運選手さんが『睡眠時無呼吸症候群』による昼間の眠気が原因で駅を通り過ぎてしまったニュースがありましたね。
昼間『眠くて、眠くて』というのは性格的な問題とかではなくて、『睡眠時無呼吸症候群』という病気が原因である可能性があることは知っていただきたいと思います。
本地洋一さん:いびきが大きい人というのは結構世の中にいたりしますけれど、そういった方は家族にいびきが大きすぎるよと言われて、チェックをするということになりますね。
具体的にはどのような検査があるのでしょうか?
松尾仁司院長:一つは、簡便には呼吸が止まると体の中の酸素分圧が下がります。それをモニターする簡便な機械があり、それで寝ている間の血液中の酸素飽和度をモニターすることができます。睡眠時無呼吸があると酸素飽和度が下がりますのでその状態を評価すれば睡眠時無呼吸の可能性が高いかそうではないかというのがある程度分かります。すごく簡単なお家でつけるような検査ですから入院する必要はありません。
酸素飽和度のモニター検査で異常があれば今度は入院をして、睡眠中の脳波、筋電図、心電図、呼吸などのモニターといったより精密な検査をして最終的な診断に至ります。これらの検査は痛み、苦しみなどは全くありません。
本地洋一さん:いびきが大きい人は病院を受診したほうが良いということでしょうか?
松尾仁司院長:いびきが大きいから病院を受診するというわけではなく、いびきが大きいのみでなく、昼間うとうとする、眠たくてしょうがないなどを自覚される場合には、『睡眠時無呼吸症候群』をチェックした方がいいということです。
本地洋一さん:分かりました。先生、そうしますと『睡眠時無呼吸症候群』の合併症的なものを起こさないようにするにはどうすればいいのか、どう治療するのか教えてください。
松尾仁司院長:『閉塞性睡眠時無呼吸症候群』の場合には、気道の物理的な閉塞、気道というのは空気の通り道ですが、物理的な閉塞というのが原因で起こるものですから、その治療は気道が閉塞しないようにすることになります。
具体的には病態が軽い人の場合はマウスピースを作り、睡眠中マウスピースをして寝ていただくことにより、気道が閉塞しにくくなります。
しかしながら最も一般的な治療法は『持続陽圧呼吸療法(CPAP:シーパップ)』です。この治療法の原理は寝ている間の気道の閉塞を防ぐために気道に空気を送り続けて気道を開存させていくと追うもので、CPAP装置からエアチューブを伝い、鼻に装着したマスクから軌道への空気を押し込むように流します。これによって気道の閉塞が起きにくくなり、呼吸が止まると言いうことがないということになります。

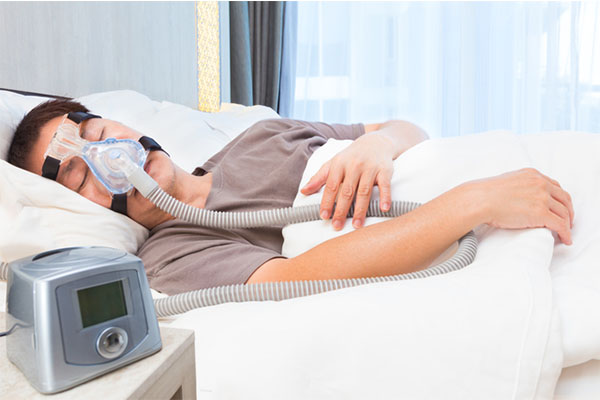
本地洋一さん:『持続陽圧呼吸療法(CPAP:シーパップ)』によって強制的に気道を確保するということは、寝るときに機械をつけて寝るということですよね。
本当に大丈夫なのかなと初めてつける人は色々と不安に思うのではないでしょうか?
松尾仁司院長:最初は少し慣れるのに時間のかかる方もいらっしゃいますし、最初からすぐに馴染むことができる方もいらっしゃいます。なによりも『閉塞性睡眠時無呼吸症候群』の患者さんの多くは『持続陽圧呼吸療法(CPAP:シーパップ)』をすることによって、昼間の眠気も劇的に無くなりますし、体調が良くなったと言われる患者さんが多いです。
本地洋一さん:自分の生活あるいは自分の体調というのはこんなものだろうと思っていたのだけれども、実は『持続陽圧呼吸療法(CPAP:シーパップ)』を使うことによって今まで以上に快適であるとか、体調がいいとか、いろいろなメリットというのがあるということですか?
松尾仁司院長:そのとおりです。睡眠の質の改善にはかなり効果的です。
吉田早苗さん:次回のハート相談所は2021年5月13日(木)にお送りいたします。
また、心臓や循環器疾患に対する質問やご意見などは番組までドシドシとお寄せください。

