『きょうもラジオは!? 2時6時 』~第98弾~
2024年6月27日午後2時30分、『本地洋一のハート相談所』 第98回目の放送です。
本地洋一さん: 今日は、視聴者様から松尾院長に質問のメールが届いています。
吉田早苗さん: IWミーパーさんからの質問メールをお読みします。
松尾先生に質問です。
個人差があると存じますが電気ショックの限度は、ありますか?
というのも今は、不整脈の心房細動に悩ましい日々で脈拍が普段60なのに急に150くらいになることがあって、病院で電気ショックをしていただくと嘘みたいに一瞬で楽になります。

昨年は、2回お世話になりましたけど過去に計4回の電気ショックを受けました。一瞬でスッキリと楽になりますがダメージがあるそうなので何回もやってもらえないものなのでしょうか?
カテーテルアプレーションは、1回しましたが血管造影剤も気持ち悪いしカテーテルが痛いしもう充分、長く生きたのでやりたくないのです。
主治医に次のアブレーションやりましょうと言われ勘弁してもらっています。
不整脈のお薬を朝昼晩飲みアップルウォッチで心電図を朝晩測ります。
心房細動が出ても数分後には、洞調律になり安心しております。
松尾院長: IWミーパーさんご質問ありがとうございます。
心房細動というのは最も頻度の高い不整脈のひとつで、無症状に経過される方もお見えになりますが、頻脈性心房細動といって脈拍数が高くなるような場合に動悸を感じて苦しむ方も多くお見えになります。そのような場合は電気ショックでバラバラになっている心臓の興奮電動を瞬時に整えることで、心房細動を停止させる治療を行うことがあります。
ただし、電気ショックは心房細動を停止させるという意味では大変有効な治療なのですが、心房細動の発作が起こりにくくなるわけではありませんので、IWミーパーさんのように再発することもあるということです。
心房細動の発作を繰り返すような方はやはり、再発をしなくなるような治療が必要だと思います。具体的にはお薬を使うものと、アブレーション治療があります。カテーテルアブレーション治療も再発することはありますが、日進月歩で大変進歩していて、1回目のアブレーションで約70%、2回目の手技で95%の成功率があるというデータもあります。
IWミーパーさんのように既に1回カテーテルアブレーションをした後にも心房細動がしばしば再発して何度も電気ショックをしなければならないような場合でも、勇気を出してもう一度チャレンジすることをお勧めいたします。
吉田早苗さん: 主治医の先生からも2回目の治療を進められているみたいですね。
松尾院長: 主治医の先生が2回目のカテーテルアブレーション治療を進めているということは十分見込みがあるとの判断だと思いますので、主治医の先生を信頼して頑張ってみてはいかがでしょうか。
本地洋一さん:さて、随分暑さを感じる季節になってきました。この暑さの中、健康的に過ごすにはどのようなことに注意をしたら良いか?をお伺いしたいのですが・・・
そこで、今回の放送のテーマは『暑い夏を健康に乗り切りましょう』です。

松尾院長: 夏場には熱中症によって救急搬送されたというニュースをよく耳にするようになりますよね!
今日の放送のTake home messageは『夏場は水分摂取が大変重要です』ということです!
人の体温は脳に組み込まれたサーモスタットの働きでほぼ37度に調節されていますが、何もしていないときでも、脳や心臓などの各臓器などから一定の熱が産生されています。特に運動を行った際には全身の筋肉が働くために熱の産生が高まります。
この際体はどのように体温の上がりすぎを調節しているかというと、汗をかくことにより体表面からの熱を放散です。つまり汗は自動車のエンジンを冷やすラジエーターの役割をしていると言えます。
成人の身体は、体重の約60%を水分が占めています。言い換えると体重100㎏の人は60kgは水分です。
普段私たちは身体から出ていく水分よりも体に取り込む水分の方ばかりに意識が向きがちですが、体の中の水分は尿や汗、さらに呼吸をする際の呼気としても体から排出されています。
実際毎日どれくらいの水分が人間の身体から出ていくかと言いますと、一般的な成人の場合、1日で出ていく水分は2.5Lと言われています(体重の8%)。本地さんや吉田さんはこの番組で4時間座ってお話をしていますが、その間に約200mlの水分が身体から失われています。
もちろん気温の高い夏の季節はより多くの水分が体内から喪失しています。
体内から1%水分不足になれば“のどの渇き”、2%喪失で“めまい、吐き気、食欲減退”が現れます。そして10-12%の喪失では“筋肉の痙攣や失神”、20%の喪失で生命の危機になり、死に至ってしまいます。
熱中症とは脱水によって発汗による体温の調節が働かなくなり、体温の上昇や眩暈、頭痛、痙攣、意識障害などを呈する病気です。
また、脱水症によって体内の水分が少なくなると血管内を流れる血液の粘稠度が上がりドロドロになり血栓が出来やすくなります。
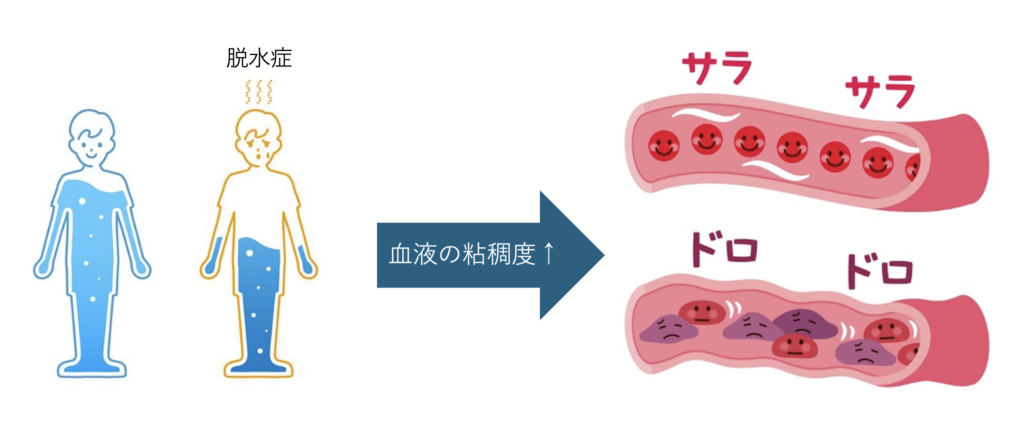
暑さがピークを迎えるこれからの時期に注意したいのが、血管を詰まらせる夏血栓です。
血栓が生じることによって引き起こされる病態に、心筋梗塞、脳梗塞、下肢静脈血栓症を上げることが出来ます。心筋梗塞は心臓を栄養する冠動脈に血栓が生じる病態、脳梗塞は脳の血管が血栓で詰まる病態、そして深部静脈血栓症は下肢の静脈内に血栓が生じて、その血栓が肺へ移動し肺動脈を詰めてしまうと肺梗塞を起こします。これらはいずれも致命的な恐ろしい病気です。
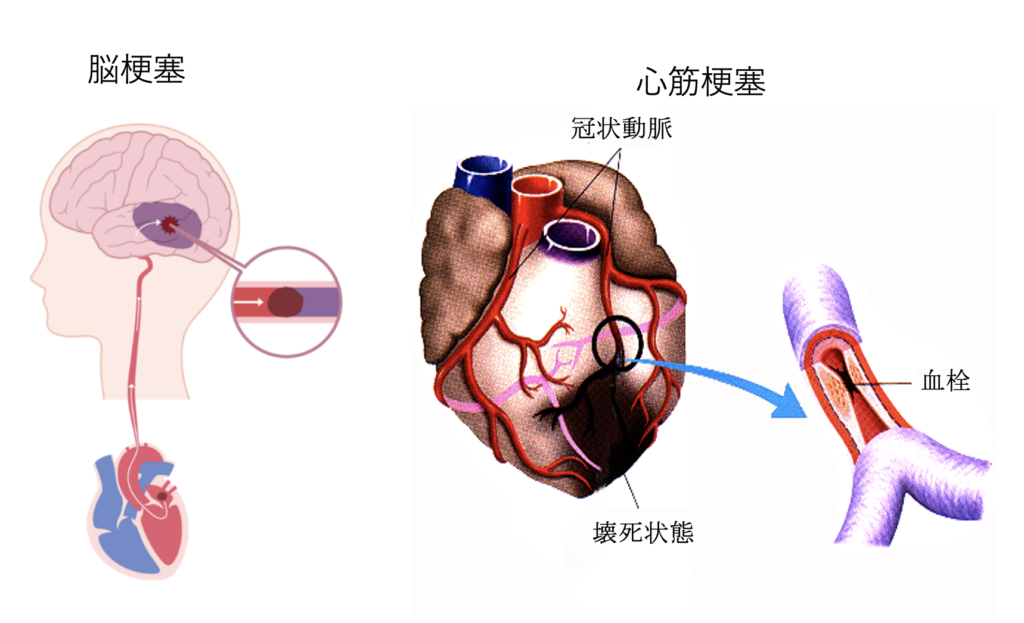
これらの病気は冬に起こりやすいと思っておられる方も多いと思いますが、気温が高く脱水症が起こりやすい夏場にも発生する頻度が高くなることも報告されています。脳梗塞を発症した人の死亡率は気温が32度を超える日は1.66倍になるとの報告もあります。
本地洋一さん:つまり夏場は冬場に比べて汗を多く書くために脱水症になりやすく、脱水症は熱中症の原因となるだけでなく、血液をドロドロにして夏血栓が出来やすくなる。この夏血栓は心筋梗塞や脳梗塞などの重篤な循環器疾患を起こす可能性があるということですね。
脱水による熱中症や夏場に脱水症によって惹き起こされる恐ろしい血管の病気にかからないためには、我々はどのようなことに注意して生活すればよいのでしょうか?

松尾仁司院長:まず何よりも重要な点はこまめな水分補給を行うことです。
本地洋一さん:水はどれだけ飲めばよいでしょうか?
松尾仁司院長:一般的には1日に2.5Lくらいの水分補給がすすめられています。
のどが渇いたときには脱水が既に始まっています。のどの渇きを感じる前の水分補給が大切です。特にご高齢の方は、のどの渇きを感じにくくなっている場合もあるため、定期的な水分補給をお勧めします。
本地洋一さん:定期的な水分補給とは具体的にどれくらいの間隔のことを言うのでしょうか?
松尾仁司院長:定期的とは、①起床時、②朝食時、③10時頃、④昼食時、⑤15時頃、⑥夕食時、⑦入浴前後、⑧就寝前のタイミングでそれぞれ150mlから200mlの水分摂取を行うことが勧められます。これだけとっても1日(150ml~200ml)×8回=1200ml~1600mlです。
繰り返しますが、水分の喪失は知らない間に生じています。
のどが渇く、渇かないにかかわらず、定期的に水分摂取を行うことが重要です。

吉田早苗さん:スポーツドリンクでもいいですか?
松尾院長: 運動をしっかりされる方は、汗とともにミネラルも体外に排出されますので塩分やミネラルを含んだスポーツドリンクは良いと思います。ただし中には糖分も多く含まれたものもありますので、あまり運動をされない方は糖の過剰摂取になる可能性もあります。
また、コーヒーやビールとかお酒というのは水分ですが、同時に利尿作用があるのです。したがって、水分としてビールを飲んでも、尿がたくさん出ますので、かえって身体から水分を失い脱水症をおこしてしまいがちですからあまりお勧めできません。
ただし、心臓病、腎臓病をお持ちの方の場合には、主治医の先生と十分に相談していただき、1日の水分摂取量を決めていただく必要があります。
一方で心臓や腎臓の病気がない健康な方は水分を摂りすぎでも心不全になることはまずありません。むしろ夏場は意識して多めに水分を接種していただくことをお勧めいたします。

吉田早苗さん: 次回のハート相談所は2024年7月11日(木)にお送りいたします。
また、心臓や循環器疾患に対する質問やご意見などは番組までドシドシとお寄せください。

