2025年9月25日午後2時30分、『本地洋一のハート相談所』 の放送です。
今回の放送のテーマは『低侵襲でここまでできる!心臓や血管の治療①』です。
本地洋一さん:低侵襲というのは、体に優しいと言ってもよろしいですか?
松尾仁司院長:そうですね。低侵襲というのは体への負担を最小限にして、また同等それ以上の治療効果を得ることを治療の低侵襲化という言い方をします。
今日は、虚血性心疾患いわゆる狭心症とか心筋梗塞の診断治療の低侵襲化に関してお話ししたいと思います。リスナーの方々にはちょっと分かりにくいかもしれないので、まず虚血性心疾患とはどんな病気かというと、心臓はポンプとして動いています。そのポンプとして動くためには酸素だとか栄養分が必要ですが、心臓の表面を走っている細い冠状動脈(冠状に心臓の表を走っている動脈)があって、その血管が詰まると酸素が十分行き渡らなくて心臓の機能が悪くなったり、胸が苦しいという症状が起こるということが知られていています。これが狭心症とか心筋梗塞という病気なんです。その心臓の表面を走っている細い血管が詰まって起こるので病気なので、この詰まったところを何とか治療してあげると心臓の酸素不足が起きなくなって、胸痛などの症状がなくなるという治療が世の中では行われています。この治療方法はいくつかあります。
①お薬で血管を広げてあげる

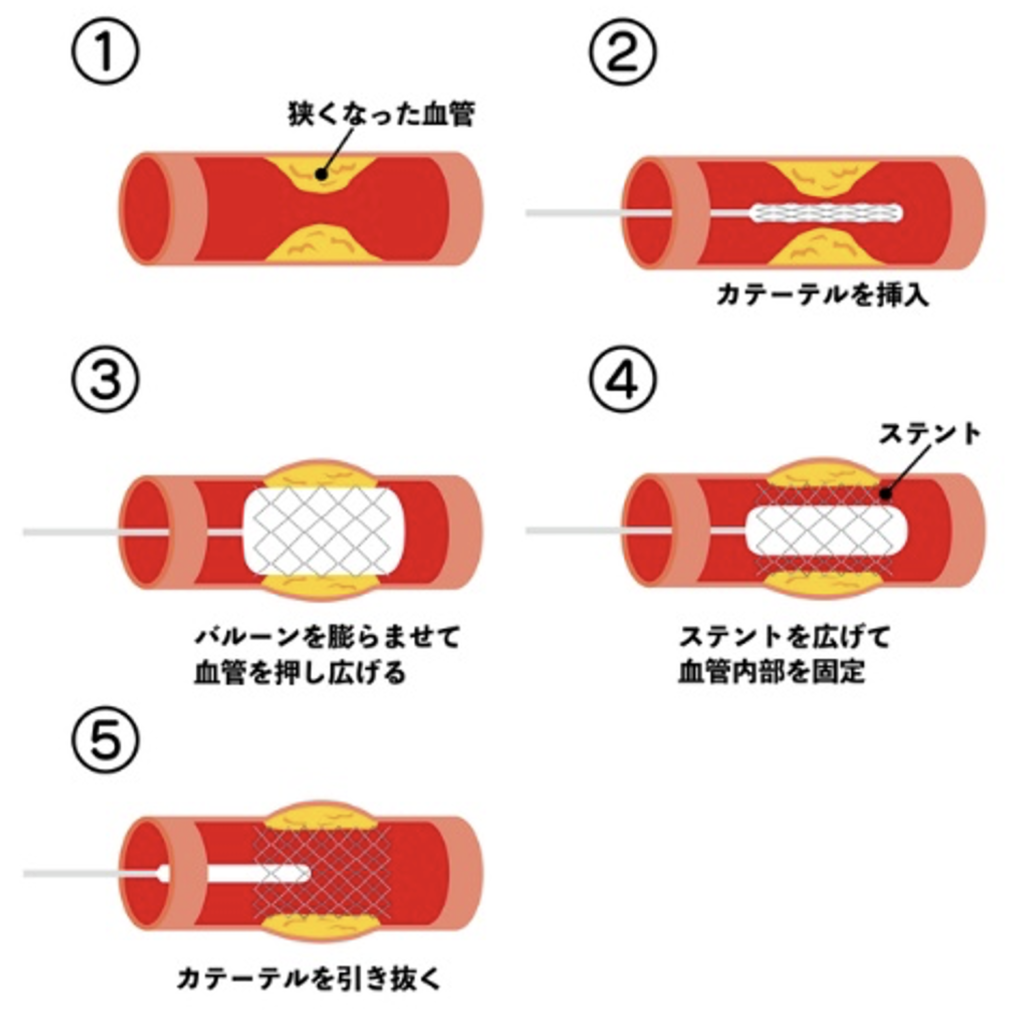
②カテーテルを使って、細くなった血管の場所を風船もしくは金属の筒を使い、ギュッと広げてあげる
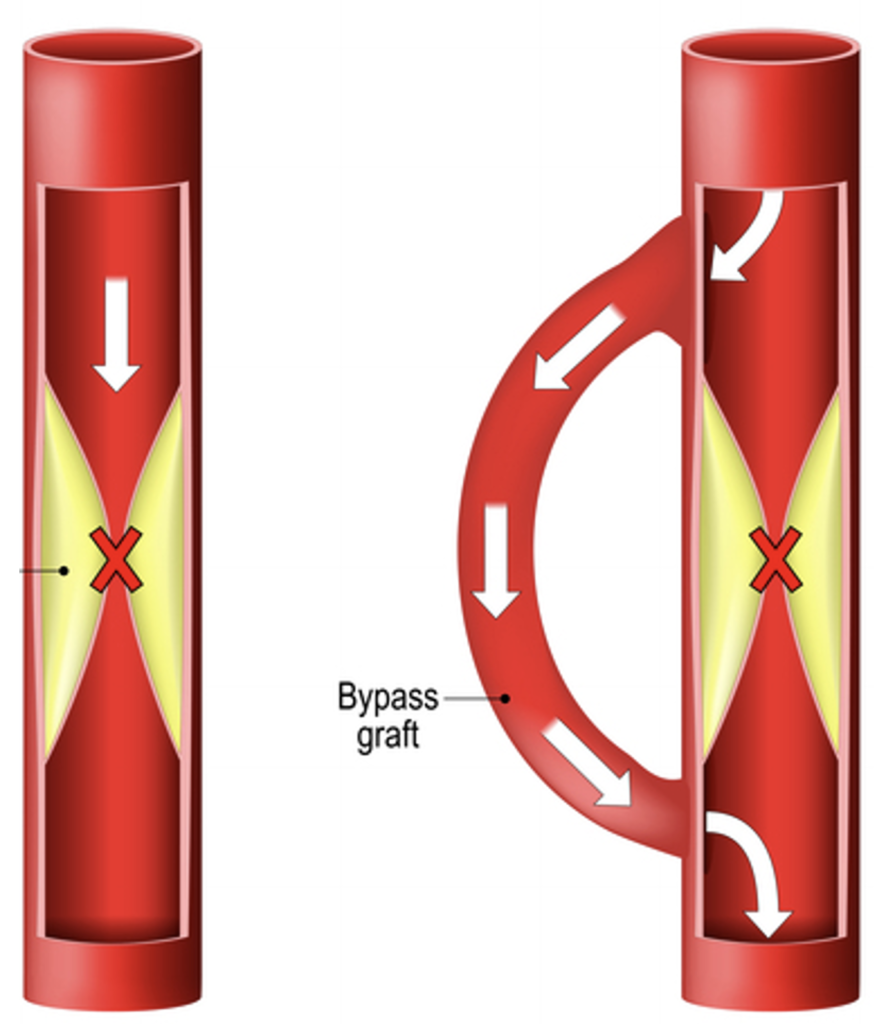
③バイパス手術といいますが、詰まった血管の先に血管を繋ぐ手術です。街のバイパスと一緒で、車が混雑してしまう道の外側にバイパスを作ると、流れがよくなります。このバイパス手術ができるようになったのは1960年代で意外と最近なんです。
僕1962年生まれですから、僕が生まれた年ぐらいの時に初めて世界でバイパス手術というのがされたんです。
これは全身麻酔使って胸をガバッと開けて血管を詰まった先につないであげるという大きな手術です。
現代でも大きな手術と言われていて、それだけ侵襲度、患者さんの体にかかるストレスというのは高い治療法ということになるわけです。

吉田早苗さん:だって胸を開いてですからね!
松尾仁司院長:そうです。
それが10年経って1970年代になって、今度はカテーテルを使って治療するという方法が出てきました。カテーテルって何ですか?という話ですが、カテーテルというのは細い管です。血管の中からずっと心臓の方へその細い管を持っていき、そこから風船を詰まったところまで運び込んで、広げるという治療になります。血管は足の付け根や手首あるいは今は親指の付け根のから針を刺して、カテーテルができる時代になっています。
なぜ最初は足の付け根から始まったかというと、カテーテル自体がすごく太かったからです。だから太い血管でないとカテーテルを進められなかったので、足の付け根の太い血管を使ったということです。それがだんだん技術の進歩でカテーテルがどんどん細くなっていって、細い血管からでもアプローチすることができるようなり、手首あるいは親指の付け根からすごく細いカテーテルを送り込むことができるようになりました。なぜ手首から行うと低侵襲なのかというと、足の付け根と違って、カテーテル検査や治療が終わった後でも、長い時間寝たまま安静にする必要もなく、すぐに歩いたりすることができるます。なので、患者さんはすごく楽になるわけです。
昔1970年代のカテーテルが始まった頃は大体3ミリ以上のカテーテル(ストローぐらいの太さ)が、今では爪楊枝よりちょっと太いぐらいのカテーテルになっているので、本当に技術の進歩が患者さんの体に及ぼす負担を軽くすることができています。
さらにカテーテルが細くなっただけではなく、昔よりも多くの情報を得ることができるので、どういう治療がこの患者さんにとって一番最適なのかを、多くの情報から見極めることができるようになりました。例えばカテーテルを使った治療がいいのか、バイパス手術がいいのか、あるいはお薬を使った治療がいいのかをしっかり情報を集めて判断するということが重要とされています。
そして、さらに時代は少しずつ進歩していて、外来でできるCT検査で心臓の血管の評価ができるように進化してきています。血管の大きさあるいはどのくらい心臓の筋肉を灌流しているのか、プラークというものがタチの悪いものなのかそうでないのかなど詳細なところまでの評価をCTで分かるので、CTから治療方針を決めるという時代になっています。

吉田早苗さん:CTって痛くも痒くもないですね?寝てるだけで終わりますもんね?
松尾仁司院長:そうですね。ただ冠動脈を調べるCTは造影剤という点滴だけはする必要があるので、注射は必要になります。でも、その注射だけで心臓の状態が非常によく分かって、むしろカテーテル検査よりも非侵襲的ですが、情報量が多いということが言われています。
そのCT検査をすることで、先ほどお話ししたような、この患者さんはどのように治療することが適切なのか、治療戦略まで立てることが可能になる時代がすぐそこまでというところまで来ています。
本地洋一さん:CTって動いてはダメで、動かさないようにCT撮影をするというように理解していましたが、今の時代は動いている心臓に対してもCTが対応してくれて、かつより正確に鮮明な画像が撮影できるということですね?

松尾仁司院長:そうです。今最新鋭のCTは分解能が高く、情報が非常に多く、正確に評価できるので、そういう時代はすぐ目と鼻の先に来ています。
本地洋一さん:そうなんですね。心臓の検査や治療法というのは、ここ10年でものすごく進歩が大きいですね。
松尾仁司院長:そうなんです。約50-60年で心臓の治療というのは、劇的に大きく低侵襲化が進んでいることがわかると思います。もう時間もないですが、心臓病になって初めて検査をするのではなく、ある程度早い段階でCT検査をすることで、自分の血管にどのくらいのプラークがついているかわかります。そのプラークが将来どうなるかは、今までは年齢やリスクファクター(高血圧や糖尿病など)があるから進行するリスクが高いですよと言っていましたが、将来的にはCT検査をして血管の状態から心筋梗塞になるリスクなどの予後予測できるようになります。予測できれば、しっかりとコレステロールを下げた方がいいとか予防的な観点で治療を選択できるようになっていく可能性があります。
本地洋一さん:確定的な診断ができると言ってもいいかもしれないですね。これからの時代、、心筋梗塞はCT検査をすれば、まず起きないというような時代になるといいですね。

次回のハート相談所は2025年10月23日(木)にお送りいたします。
また、心臓や循環器疾患に対する質問やご意見などは番組までドシドシとお寄せください。

