2025年12月18日午後2時30分、『本地洋一のハート相談所』 の放送です。
今回の放送のテーマは『低侵襲でここまでできる!心臓や血管の治療④ 大動脈瘤について』です。
松尾仁司院長:皆さん、大動脈ってわかりますか?
大動脈というのは人間の体の中で一番大きな血管で、心臓の出口のところにある血管です。
この血管に動脈瘤という血管にコブができる病気があります。今日はそのお話をしたいと思いますが、動脈瘤というのは痛くもかゆくもないのに、ある日突然命に関わるような状態になる困った病気です。大動脈は心臓から出て、胸からお腹までの間の太い血管を大動脈と言います。太さで言うと、胸の辺りで約3センチ、お腹の辺りは約2センチの径の血管です。ここはものすごい量の血液が流れていて、1分間に約5リットルの血液が流れています。心臓から出た血液の通る道になるわけですが、その大動脈も年を重ねると動脈硬化が起こってきます。血管というのは、生まれた時はゴムチューブのように柔らかいので、心臓が拍動するとそれを吸収するような形で拡張したりします。
それが年を重ねてると大動脈も固くなってきて吸収できなくなります。そうすると血管の壁が弱い部分に負担がかかって、ぷくっと膨らんでくる現象が起こるわけです。
お餅ありますよね。焼くとぷっくらと膨らんできますね。膨らんできてだんだん大きくなって、あるところでパチンと割れてしまいます。イメージとしては、同じことが大動脈でも起こります。

吉田早苗さん:えらいことになりますよね!?
松尾仁司院長:今お話したように大動脈は1分間に5リットルもの血液が流れているので、パチンと割れたら大出血を起こして一気に血圧が下がって命を失ってしまうことがある、そういう怖い病気です。
動脈瘤はどういう人に起きやすいかというと、1つは高血圧です。
血圧というのは血管にかかる力なので、高血圧の人は常に血管に強い力がかかっているということになります。あとは、喫煙です。喫煙は血管の壁を傷つけてしまうため、動脈瘤を作りやすく、大きくしやすく、破裂させやすいと言われています。
また、動脈瘤は知らない間にできていることが多くて、偶発的に見つかることがほとんどです。例えばお腹が痛いと言ってCTを取ってみたや、消化器内科で胃などの色々な検査をした時などです。また、たまに患者さんからお腹を触るとドクドク拍動すると言って見つかる場合もあります。どのようにしても動脈瘤を見つけることで、血圧のコントロールを厳密に管理したり、禁煙を徹底したりと破裂しないようにしないといけないことが重要になるわけです。大きくなればなるほど破裂するリスクは高くなるわけですから動脈瘤はきちんとサイズを評価しなければなりません。大動脈の部位によって正常な大きさや瘤の大きさが異なってきます。
「正常の大きさ、瘤の大きさ:目安」
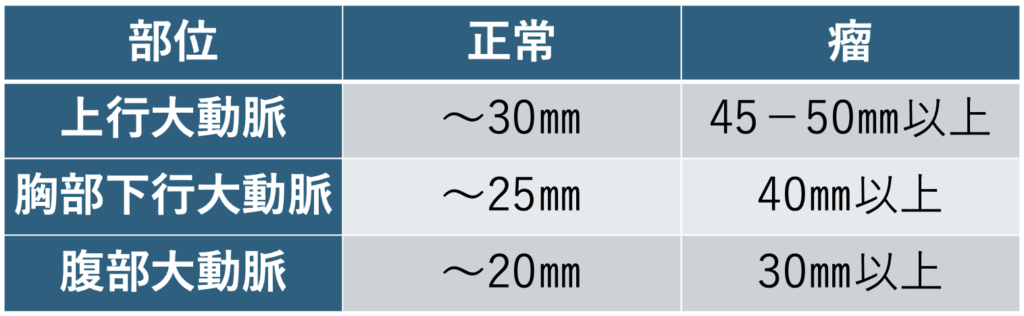
なので、例えば上行大動脈では30㎜とか40㎜であれば、破裂のリスクは少ないのですが、これが50㎜を超えると1年間に約10%程度の破裂する確率があり、60-70㎜くらいで20%、80㎜以上で40-50%の確率で破裂してしまうことが疫学的に知られています。なので50㎜を超えてきたら、手術などの治療をした方がいいと言われています。
吉田早苗さん:先生、動脈瘤はお餅みたいとおっしゃいましたが、お餅みたいに膨らんでもしぼむことはないですか?
松尾仁司院長:残念ながら血管はしぼむことはありません。血圧をなしにすればしぼむかもしれませんが、血圧は生きていく上で必要です。ただ、大きくなることをできるだけ遅くするために血圧のコントロールが重要です。そのためには生活習慣を見直すことがまず大事なことになります。

「血圧をコントロールするための生活習慣」
●喫煙
喫煙は大動脈瘤の拡大速度を20〜30%も増やすといわれています。タバコに含まれる有害物質の中でも、ニコチンには血管を収縮させて血圧を上げたり、血管壁を傷つけて動脈硬化を促進させたりする作用があります。また、一酸化炭素も、赤血球のヘモグロビンと結びついて全身への酸素の供給を低下させてしまいます。さらに、この二つの物質によって血栓が生じやすくなることも見逃せません。

●食事
血圧を上げない食事が重要で、まず取り組むべきは減塩です。さらに、野菜と海藻を中心にとることが必要ですが、そのときにドレッシングやしょうゆをたっぷりかけてしまうと塩分のとりすぎになります。食塩の過剰摂取によって体内のナトリウムが増加すると、血管の緊張が高まり、同時に血流量が増えて心拍出量が増加することから高血圧につながります。血圧が高めの人は、塩分を1日6グラム未満に抑えるようにし、酸味やスパイスを利用して減塩の工夫をするといいでしょう。
●便秘
排便時にいきむと血圧が上がるので、便秘をしないように心がけてください。食事から食物繊維をとり、運動をして腸管の動きを活発にすることが便秘予防の鉄則です。
●肥満
肥満は血圧を上昇させる重要リスクの一つ。肥満度の基準となるBMIが25以上の人は、食事は腹八分めで抑えるとともに運動習慣をつけましょう。
●温度差
室内と室外の温度差がある冬はもちろんですが、浴室と脱衣所の温度差にも注意が必要です。入浴前に浴室の扉をあけておいたり、熱いシャワーで浴室や脱衣所の温度を上げたりするなど、温度差がなるべくないよう工夫してください。
●入浴
熱い湯温は血圧上昇の原因なので、40℃前後のぬるめの湯がおすすめです。ゆったりとリラックスして入浴するのがおすすめな反面、一方で長風呂をすると血管が開いて血圧が急に下がるので要注意です。
●運動
一般には、ウォーキングなどの適度な有酸素運動が推奨されます。息を止めたり過度に力んだりする運動は血圧を上昇させるのでさけてください。心臓や血管病の予防を目的とするなら、注意すべきは、運動の種類だけでなく適切な強度です。
みなさんが取り組む場合には、速足歩きで30分歩いて息が切れるようなら、速すぎると判断できます。1時間歩きつづけても息が切れず、まだ強度で続けられる最も速いスピードがおすすめです。または、パートナーと話しながら歩けるなるべく早い速度でもいいでしょう。
適正な速度が確認できたら、その運動を30分〜1時間程度を週5日のペースで続けるといいでしょう。その際、運動をする時間帯も重要です。最適な時間帯は夕方で、逆に心血管事故が起こりやすいのは、早朝や食後なので、運動する時間帯には注意してください。

●血圧測定
朝と夜の食事前に落ち着いた状態で測定する1回目が重要です。同じ腕で続けて測れば、2回目の血圧は必ずといってよいほど低くなりますし、起床直後、食後、入浴後なども血圧は不安定です。
血圧管理については、同じ条件で測定、記録する習慣が重要です。何か異変あったときには、家庭血圧の測定記録から、多くの手がかりを得ることができます。
松尾仁司院長:高血圧学会が出しているガイドラインがありますが、今年変わりました。昔は上の血圧、下の血圧の両方の基準があったのですが、今は上の血圧を130より下にしましょうということに重点を置いています。年齢などで色々数値が変わると複雑になってしますので、なるべくシンプルに考えましょうというのが、第一の考え方としているようです。
なので、本日聴いておられる方には130/-という数字を是非知っていただきたいと思います。
吉田早苗さん:なるほどですね。最後に動脈瘤の手術というのは簡単にできるのですか?
松尾仁司院長:手術には2種類あります。1つは大動脈瘤の部分を切って人工血管という血管に置き換える外科的な治療です。これは胸の中心を切る開胸手術になるので、患者さんへの負担は大きな方法となります。もう1つはステントグラフトと言って、動脈瘤の中からステントグラフトという人工血管で内張りするという治療が、カテーテルを使ってできるようになりました。カテーテルでできるので、患者さんへの侵襲性というのは減りますし、治療時間も短くできるので、大動脈瘤治療の低侵襲治療と呼ばれています。大動脈瘤が破裂してしまった患者さんの救命にもステントグラフトが有効だということが分かっています。もちろん外科手術にも重要なポイントがあって、人工血管を目で見て縫って取り替えるので、その後の動脈瘤の再発などはありません。先ほどのステントグラフトは大動脈瘤の中から内張りするので、リークと言って、ステントグラフトの脇から血流が漏れたりして動脈瘤の再発の可能性があります。なので、定期的にリークがないかどうかをチェックする必要があります。このようにそれぞれで良い点や悪い点があるので、内科医と外科医で患者さんに適した治療方法はどれなのかをディスカッションして決めています。

次回のハート相談所は2025年12月25日(木)にお送りいたします。
また、心臓や循環器疾患に対する質問やご意見などは番組までドシドシとお寄せください。

